Желтое тело после аборта
Желтое тело

Ежемесячно у здоровой женщины репродуктивного возраста происходят десятки процессов, связанных с возможным зачатием и вынашиванием будущего ребенка. Одним из таких процессов является формирование желтого тела, отвечающего за синтез гормона беременности (прогестерона). В отдельных случаях гинекологи отправляют женщин на УЗИ, чтобы специалист на скрининге определил желтое тело, описал его структуру и сделал замеры для дальнейшей интерпретации анализа. Поэтому очень важно знать, откуда берется желтое тело и за какие функции женского организма несет ответственность.
Что такое желтое тело?
Желтое тело или, как его называют, лютеиновое тело — это железа внутренней секреции, которая возникает временно и циклически. Появляется непосредственно после каждой овуляции во второй фазе менструального цикла. Основная функция железы — подготовка организма к беременности и ее поддержке в первые четыре месяца, пока не сформируется плацента.
Когда появляется желтое тело?
Образуется желтое тело после выхода яйцеклетки из доминантного фолликула сразу после овуляции. Специалисты условно делят процесс созревания железы на четыре отдельных этапа, отличающихся прежде всего структурой и размерами:
- Первый этап получил название «пролиферация». Наступает сразу после разрыва стенок фолликула и выхода яйцеклетки. Характеризуется активным делением клеток, образованием лютеина, характерным пожелтением и приобретением конкретных форм и границ.
- Второй этап или «васкуляризация», характеризуется увеличением размера желтого тела, появлением кровеносной сетки. Приходится васкуляризация на 14-18 день цикла.
- Третий этап называется «расцвет». Желтое тело увеличивается до максимальных размеров, очертания становятся более заметными. Размер составляет 26-27 мм.
- Четвертая стадия или «регресс» возникает только при отсутствии беременности. Желтое тело атрофируется и исчезает до следующего цикла.
Функции желтого тела:
- подготовка эндометрия к имплантации (прикреплению) эмбриона;
- увеличение толщины эндометрия.
Желтое тело развивается у женщин репродуктивного возраста. Появление и развитие железы напрямую связано с беременностью:
Если зачатие произошло и эмбрион прикрепился к стенке матки, желтое тело синтезирует прогестерон, постепенно увеличивая его количество, чем обеспечивает все условия для развития будущего ребенка. Желтое тело функционирует до момента полного созревания плаценты, когда последняя может производить эстроген и прогестерон самостоятельно, примерно на 16 неделе беременности (4 месяц).
Если зачатия не было, желтое тело уменьшается, атрофируется и замещается рубцовой тканью. Количество синтезированного гормона снижается, наступает закономерная менструация.
Размеры желтого тела
Типовые размеры желтого тела сразу после овуляции базируются в диапазоне от 12 до 20 мм. В период формирования лютеинового тела размер постепенно увеличивается и к 19-30 дням менструального цикла становится максимально большим — 23-29 мм.
Желтое тело на УЗИ
Желтое тело можно обнаружить во время диагностической процедуры, если УЗИ пришлось на период сразу после овуляции. Это подтверждает, что цикл овуляторный и сама овуляция прошла нормально.
Желтое тело можно увидеть на трансабдоминальном и трансвагинальном УЗИ органов малого таза. Для женщин, живущих половой жизнью, более точным вариантом будет трансвагинальное исследование.
На экране аппарата врач УЗИ увидит неоднородное округлое образование. Появляется желтое тело в правом или левом яичнике в зависимости от локализации созревания доминантного фолликула и овуляторной яйцеклетки. Сторона созревания не имеет принципиального значения для будущей беременности и здоровья женщины.
Иногда опытный узист видит желтое тело в яичнике в другие периоды менструального цикла, например, во время задержки, когда предполагаемые менархе не начались в привычный срок. Это может свидетельствовать как о беременности, так и о гормональном сбое. Наличие желтого тела во время менструации не является 100% подтверждением того, что женщина вынашивает ребенка. Для подтверждения или опровержения необходимо сдать анализ на определение уровня ХГЧ в крови.
Кроме того, из желтого тела иногда развивается киста — полостное образование с жидкостью внутри. Патология характеризуется частыми сбоями в ежемесячном цикле, тянущими болями внизу живота. Более подробно в ситуации должен разбираться опытный гинеколог.
Может ли желтое тело не появиться в конкретном менструального цикла? Да, может. Иногда овуляция не наступает, такие циклы называют ановуляторными. Не созревает доминантный фолликул, яйцеклетка не выходит в матку и овуляция не происходит. Соответственно не возникает и желтое тело.
Ановуляторные циклы в норме характерны для:
- девочек-подростков, у которых цикл только переживает моменты становления;
- сразу после родов;
- если женщина кормит грудью;
- во время менопаузы.
В других случаях регулярные ановуляторные циклы свидетельствуют о нарушениях в организме.
Выводы
Желтое тело — это железа, что образуется в яичниках после завершение овуляции. Желтое тело выполняет ряд важных функций, связанных с подготовкой полости матки к будущей беременности. Если зачатие не наступило, железа атрофируется и рубцуется. Формируется желтое тело ежемесячно.
Желтое тело, выявленное на УЗИ во время задержки, не может быть 100% подтверждением беременности и может свидетельствовать о различных гормональных проблемах.
Изменение гормонального фона после аборта
Аборт – искусственное прерывание беременности, которое оказывает серьезное изменение гормонального фона. После прерывания беременности организм, начавший подготовку к вынашиванию ребенка и лактации, испытывает серьезный стресс. Больше всего страдает организм женщин, прервавших первую беременность. Обо всех возможных последствиях аборта врач-гинеколог обязательно информирует каждую женщину.
Изменение гормонального фона по неделям беременности
Изменение гормонального фона в организме беременной происходят постепенно, поэтому решать вопрос об аборте лучше на ранних сроках.
Как происходят гормональные изменения, в зависимости от недели беременности:
- До 3 недель – стресс для организма минимальный, даже при первой беременности восстановление занимает всего несколько недель.
- До 6 недель – гормональный фон обычно восстанавливается в течение цикла. Но многое зависит от индивидуальных особенностей организма и анамнеза.
- До 12 недель – аборт на сроке от 6 недель редко заканчивается без последствий для женского организма. К 10-11 неделе количество гормонов достигает своего пика. В случае прерывания происходит серьезное падение показателей, что не может не отразиться на состоянии здоровья.
Зависит ли гормональный фон от метода прерывания беременности?
Степень изменения гормонального фона во многом зависит от метода прерывания беременности. При медикаментозном аборте, который делается на сроке до 6 недель, женщина принимает препараты, вызывающие резкое падение уровня тестостерона – гормона, который отвечает за сохранение беременности. Уже в момент прерывания организм испытывает сильную гормональную нагрузку. В норме овуляция восстанавливается уже через месяц. Но многое зависит от срока беременности. Чем позже медикаментозный аборт, тем выше риск гормональных сбоев. Вероятность нарушений увеличивается при несоблюдении правил приема препарата и проведении медикаментозного прерывания беременности чаще, чем раз в год. Стероидные препараты негативно влияют на работу всего организма и могут спровоцировать маточные кровотечения.
После вакуумного аборта женский организм требует больше времени для восстановления. В норме первая менструация наступает через 1-1.5 месяца после прерывания беременности. Но полное восстановление репродуктивной системы занимает до 3-4 месяцев, а у женщин с первой беременностью – до полугода. Чтобы резкое падение эстрогена и прогестерона в организме не спровоцировало развитие опасных состояний, женщине назначают прием гормональных препаратов.
Наиболее травматичный для женского организма – хирургический аборт, во время которого эндокринная система испытывает сильнейший стресс. Часто это объясняется тем, что именно хирургический аборт проводится на сроке от 8 недель, когда количество гормонов начинает стремительно увеличиваться. Менструация восстанавливается значительно позже,чем после других видов аборта. Часто требуется гормональная стимуляция.
Диагностика нарушений гормонального фона
Проблемы с гормональный фоном после аборта можно определить по следующим признакам:
- Учащенный пульс, тахикардия.
- Скачки артериального давления.
- Ухудшение общего самочувствия.
- Перепады настроения, раздражительность, нервозность.
- Бессонница, повышенная утомляемость.
- Гипергидроз – повышенная потливость.
- Мигрени – вызваны резким снижением концентрации женских гормонов в организме.
- Резкие колебания массы тела, не связанные с изменением режима питания.
- Появление высыпаний на лице и теле.
- Повышенная волосатость – усиливается рост волос в области над верхней губой, на подбородке, внутренней поверхности бедер.
Даже при наличии нескольких из вышеперечисленных симптомов определить нарушение гормонального фона можно только после сдачи назначенных врачом анализов. Анализы на гормоны сдаются по фазам менструального цикла 0 подробнее здесь.
Если менструация после аборта не восстановилась в течение месяца, необходимо срочно обратиться за консультацией к гинекологу.
Последствия гормональных сбоев
Сбои гормонального фона в постабортном периоде могут привести к таким заболеваниям как эндометриоз, поликистоз яичников, миома матки, полипы эндометрия, нарушения в работе щитовидной железы. Колебания уровня эстрогена в организме нередко провоцирует развитие астмы.
Гормональное потрясение также может вызвать появление предменструального синдрома, характеризующегося не только эндокринными, но и психоэмоциональными нарушениями. Женщины, которые перенесли в течение жизни два и более аборта, относятся к группе риска по развитию патологического климакса.
Лечение
Неграмотное восстановление после аборта может привести не только к заболеваниям репродуктивной системы, но и вторичному бесплодию. Поэтому важно изначально найти хорошего специалиста и наладить с ним контакт. Под наблюдение врача рекомендуется оставаться в течение трех месяцев после прерывания беременности.
Наиболее эффективным методом восстановления гормонального фона после аборта считается прием оральных контрацептивов. Такой подход обеспечит не только эффективное восстановление организма, но и позволит предотвратить новую нежелательную беременность.
Стандартная схема гормональной терапии после аборта – начать прием контрацептивов уже в первый день после прерывания беременности, пройти курс в течение 21 дня, сделать перерыв на 7 дней и пройти новый трехнедельный курс. В среднем лечение гормонами занимает три месяца. При риске инфекционного заражения дополнительно назначаются антибиотики широкого действия. Принимать любые лекарственные препараты можно только после консультации с врачом. Не рекомендуется прерывать курс лечения.
Наравне с терапией, корректирующей уровень гормонов, женщине необходимо следить за своим образом жизни. Нормализовать режим сна и отдыха, правильно питаться, максимально отказаться от вредных привычек, больше проводить времени на свежем воздухе.
Сохранить любой ценой: причины прерывания беременности

По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование. Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков. Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович
Желтое тело после аборта
Любой аборт, как серьезное медицинское вмешательство, неизбежно несет за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определенного метода прерывания беременности.Например, при медикаментозном аборте – легкие боли в области живота, тошнота, рвота, головные боли, головокружения, озноб, жар, маточные сокращения. В 2,5% при медикаментозном аборте беременность не прерывается, до 5% случаев происходит неполный аборт, в этом случае дополнительно делается выскабливание.
Самым опасным видом аборта является выскабливание (хирургический аборт), т.к. оно наиболее травматично. При хирургическом аборте возможно повреждение матки операционными инструментами.Риск осложнений заметно снижается, если способ прерывания беременности выбран с учетом её срока.
Осложнения, возникающие после аборта, делятся на две группы: ранние и поздние.

Ранние последствия аборта
Ранние осложнения развиваются во время аборта или сразу после него.Выделения после аборта. Кровянистые выделения, появляющиеся после аборта, обычно продолжаются до недели и несколько обильнее обычных месячных. В некоторых случаях, слабое кровотечение продолжается до месяца.Необходимо обращать внимание на наличие примесей в выделениях после аборта, их цвет и запах. Это даст возможность вовремя заподозрить развивающееся осложнение и принять меры.Также важно контролировать объем кровопотери. Если после аборта выделения слишком обильные (расходуется две прокладки «макси» за час), нужно немедленно показаться врачу, т.к. это может свидетельствовать о неполном аборте. Появление запаха может говорить об инфекции.Первый день аборта считается первым днем цикла. В норме, месячные начинаются через 3 недели после аборта, в течение нескольких месяцев допустим некоторый сдвиг цикла (до 10 дней). Перфорация матки – одно из самых серьезных осложнений аборта.
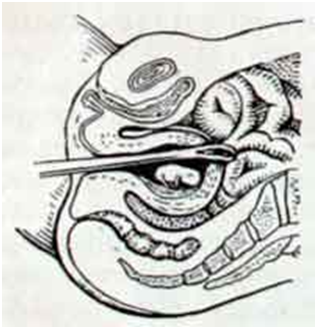
В ходе операции происходит разрыв стенки матки вводимыми инструментами. Риск этого осложнения увеличивается с продолжительностью беременности. Перфорация матки требует немедленного хирургического лечения, а в особо тяжелых случаях необходимо оперативное удаление матки. Кроме того, при перфорации стенки матки могут быть повреждены кишечник, мочевой пузырь или крупные сосуды.Иногда происходит разрыв или разрез шейки матки. Эти последствия могут существенно снизить вероятность наступления беременности после аборта или даже привести к бесплодию. При последующих беременностях затрудняется вынашивание, высокий риск разрыва матки при родах.Сильное кровотечение – возникает при повреждении крупных сосудов, при миоме матки или после многочисленных родов. Требует срочной терапии, в тяжелых случаях делают переливание крови. При невозможности остановки кровотечения матку удаляют, т.к. длительная кровопотеря может привести к смерти женщины.
Неполный аборт – иногда во время аборта плодное яйцо удаляется не полностью. В этом случае развивается кровотечение, появляются боли в животе, может развиться хроническое воспаление матки – эндометрит. При этом осложнении проводится повторный аборт, удаляются остатки плодного яйца.
Проникновение инфекции в полость матки во время операции может вызвать воспалительные процессы и обострение заболеваний органов малого таза – эндометрита (воспаления матки), параметрита (воспаления околоматочной клетчатки), сальпингита (воспаления маточных труб). В особо тяжелых случаях может развиться сепсис – заражение крови. Это состояние очень опасно для жизни, и требует срочного лечения антибиотиками.
Поздние осложнения после аборта могут возникать через месяцы, и даже годы после операции. Это хронические воспалительные заболевания, спаечные процессы, гормональные нарушения и нарушения функций органов половой системы. Во время беременности в организме женщины происходят масштабные гормональные и физиологические перестройки, которые обеспечивают вынашивание, подготавливают организм к рождению, вскармливанию.Аборт – сильный стресс для организма, при котором страдает в первую очередь гормональная система.
Нарушения менструального цикла
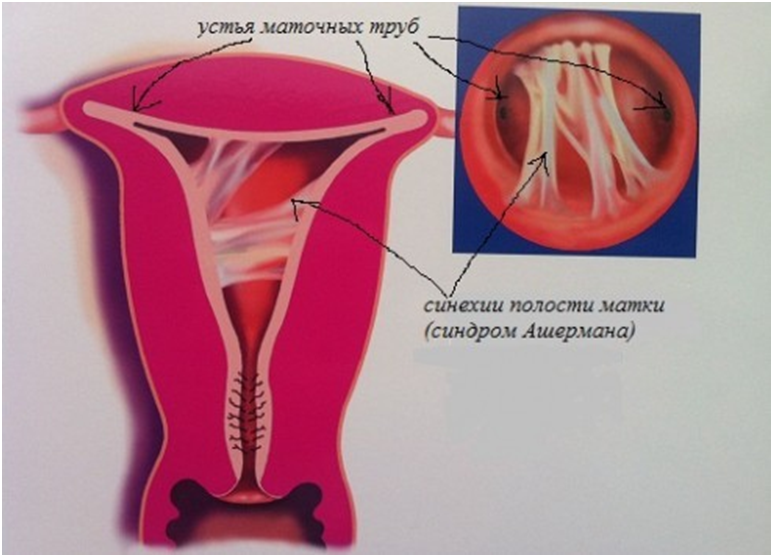
— когда после аборта месячные становятся нерегулярными, с частыми задержками – весьма распространенная проблема, она встречается более чем у 12% пациенток.Причины нарушений менструального цикла после аборта:Во-первых, во время аборта удаляется слизистый слой внутренней поверхности матки (эндометрий). При этом нередко повреждаются более глубокие слои, что приводит к образованию спаек и рубцов. Впоследствии, нарастание эндометрия происходит неравномерно. Из-за этого месячные после аборта становятся очень скудными, или наоборот, обильными и болезненными. В отличие от хирургического выскабливания, после медикаментозного аборта месячные обычно восстанавливаются сразу, т.к. механического повреждения эндометрия не происходит.Во-вторых, сильный гормональный сбой приводит к нарушениям работы яичников. Развивается дисфункция, которая способствует возникновению других осложнений. Вот некоторые из них:
- миома матки,
- эндометриоз (врастание слизистой оболочки матки в мышечный слой),
- патологическое разрастание эндометрия (гиперплазия),
- полипы эндометрия,
- внутриматочных спаек (синехий)
- поликистоз яичников,
- аденомиоз (видоизменение эндометриальной ткани вследствие воспаления маточных желез) и др.
Серьезные гормональные нарушения могут приводить к образованию доброкачественных и злокачественных опухолей.
— вызываемые гормональным сбоем, включают в себя нарушения функций щитовидной железы и надпочечников, прерывание беременности существенно увеличивает риск возникновения рака груди.
Прямо влияют на возможность вынашивания беременности после аборта, могут вызывать болезненные ощущения во время секса, в результате снижается сексуальное влечение, женщина реже испытывает оргазм.Воспалительные заболевания, которые очень часто сопровождают аборты, могут негативно влиять на кровоснабжение плода — его питание и дыхание. Повышается риск замирания беременности, мертворождения, задержки роста плода, заболеваний новорожденных. При тяжелых осложнениях высока вероятность развития бесплодия.
Встречается гораздо чаще среди женщин, перенесших аборт, т.к. спайки, образующиеся в маточных трубах, очень сильно затрудняют их проходимость.
Влияние аборта на последующие беременности
Аборт однозначно негативно влияет на репродуктивную функцию. Насильственное расширение шейки матки во время аборта приводит к ее ослаблению, что в дальнейшем может спровоцировать выкидыш. Угроза выкидыша при последующей беременности после одного аборта составляет 26%, после двух абортов – 32%, а после трёх и более – возрастает до 41%. Спайки и повреждения матки препятствуют закреплению плода в матке, его неправильное расположение, а перфорация может спровоцировать её разрыв во время родов.
— невозможность оплодотворения и вынашивания, может возникать в результате нарушения функция половых органов, при их повреждении или удалении. По мнению врачей, до 50% всех случаев женского бесплодия обусловлены ранее совершенными абортами.

Помните, что безопасного аборта не бывает. Аборт — это серьезный удар по здоровью женщины и плата за беспечное отношение к контрацепции и предупреждению нежелательной беременности.
После медикаментозного аборта… 10 ответов на вопросы
Главная / Статьи / После медикаментозного аборта… 10 ответов на вопросы

После медикаментозного аборта… 10 ответов на вопросы
Иногда происходит, что беременность порой бывает не желанной, и сохранить ее соглашается не каждая женщина. Многие из них решаются на медикаментозное прерывание беременности и причин для этого достаточно:
- кто-то не готов стать родителем;
- боязнь последующих обязанностей;
- кого-то не устраивает их финансовое положение.
Причин множество и обсуждать их можно бесконечно, да и незачем. Поскольку каждый человек вправе сам решать, как быть в сложившейся ситуации.
Из-за повышения количества женщин, сделавших аборт, возникает множество вопросов, относительно жизни после этой неприятной процедуры. Попробуем дать ответы на некоторые из них.
Когда начинаются месячные после медикаментозного аборта?
Как правило, после процедуры прерывания беременности месячные начинаются на 4-8 неделе. Из-за того что во время аборта полость матки опустошается, происходит перезапуск менструального цикла.
Наступление следующей менструации зависит от приема и типа противозачаточных средств. Для восстановления менструации должно пройти 2-3 цикла.
Если после 8 недели медикаментозного прерывания беременности менструация не наступает или она не восстанавливается в нормальном режиме, то консультация гинеколога СПБ неизбежна.
Секс после медикаментозного аборта?
Для восстановления интимных отношений после медикаментозного прерывания беременности должно пройти не менее 2-3 недель, поскольку, как и после хирургического аборта репродуктивные органы женщины травмируются.
Если занятия сексом уже возобновились, то следует быть крайне внимательными к контрацепции, а ее видов большое количество. Выбрать нужно наиболее подходящий. Так как уже после первой менструации велика вероятность наступления беременности, а повторный аборт опасен серьезными последствиями, и что еще хуже бесплодием.
Как долго после медикаментозного аборта идут выделения?
Маточные кровянистые выделения – это первый симптом прерывания беременности. Как правило, кровотечение обильнее и болезненнее чем при обычной менструации, могут выделяться сгустки крови. Выделения усиливаются спустя 2-5 часов после приема препарата. Чем больше срок беременности, тем кровопотери и схватки сильнее. Спустя 24 часа процесс аборта переходит в фазу завершения, перечисленные симптомы ослабевают.
Легкое кровотечение длится на протяжении 1-3 недель после медикаментозного аборта. Менструальный цикл восстанавливается через 4-8 недель.
Сколько после медикаментозного прерывания беременности тест на беременность показывает «+»?
Тест для определения беременности реагирует на ХГЧ, после медикаментозного аборта уровень этого ХГЧ снижается не сразу и может оставаться повышенным на протяжении трех недель. Поэтому в этот период тест на беременность будет показывать положительный результат. Только после того как организм очистится от крови и тканей плоти тест даст правдоподобный результат.
Хотя позитивным тест на беременность может становиться из-за наличия различных осложнений после медикаментозного аборта, поэтому необходимо пройти УЗИ и записаться на консультацию к гинекологу.
Можно ли забеременеть после фарм.аборта?
Беременность может наступить даже в первый менструальный цикл, в редких случаях раньше. Но эта беременность не может считаться успешной, т.к. организм женщины еще не полностью восстановился после таких потрясений. Случившаяся беременность может протекать с серьезными осложнениями, и опять может потребоваться ее прерывание.
Самый оптимальный вариант это подождать пока организм будущей мамы полностью восстановится, обследоваться у специалистов, и только после того как удостоверились, что проблем со здоровьем нет, можно пытаться забеременеть. На все про все понадобится где-то полгода.
Что нельзя после таблетированного аборта?
В первые два дня специалисты рекомендуют воздержаться от интимной связи, посещения бассейнов и пляжей, использования тампонов, принятия ванной, т.к. есть риск подхватить инфекцию. Зато душ можно принимать в любое время. Через 2 дня после таблетированного аборта риск получить инфекцию существенно снижается.
После прерывания беременности медикаментозным способом женщине нельзя:
Через сколько можно планировать следующую беременность?
После медикаментозного аборта беременность может наступить через две недели. Но женщина должна осознавать, что настолько ранняя беременность не желательно, поскольку для полного восстановления нужно больше времени. Поэтому на протяжении полугода во время полового контакта надо пользоваться контрацептивами.
Планирование беременности после таблетированного аборта должно начаться с консультации гинеколога, который кроме различных обследований и тестов, назначит прохождение нескольких курсов восстановления. К ним относится «Эндометрия» и лечение фолиевой кислотой, без нее вынашивание ребенка просто невозможно.
Боли после аборта норма или нет?
После прерывания беременности практически каждая пациентка сталкивается с проблемами по здоровью – осложнения, спровоцированные процедурой. И это вполне нормально, поскольку аборт независимо от его вида это вмешательство в природную программу, противоестественный процесс. Даже самый щадящий и безопасный медикаментозный аборт несет некоторый риск последствий.
Умеренные тянущие боли внизу живота, в пояснице и ломота в спине, относятся к тем самым последствиям. После подобной процедуры это нормальное явление, если только это все не сопровождается высокой температурой и сильным кровотечением. В этом случае надо срочно обратиться в клинику к специалисту, проводившему аборт.
Как восстановить цикл после прерывания таблетками?
Полное восстановление менструального цикла (регулярность) наступает через полгода после проведения медикаментозного аборта. Это обусловлено тем, что после приема препарата нарушается гормональный фон, а именно от скорости его восстановления зависит регулярность менструации. Как правило, менструация после аборта начинается в положенный ей срок, согласно циклу до наступившей беременности.
Чтобы ускорить процесс восстановления менструального цикла необходимо соблюдать следующие рекомендации:
Киста левого яичника
Содержание:
Киста левого яичника
Киста в левом яичнике у женщин диагностируется реже, чем в правом. Это новообразование доброкачественной природы, которое зачастую развивается на фоне гормонального расстройства. Некоторые кисты склонны к саморассасыванию, поэтому при их выявлении лечение не назначается. Врач наблюдает за поведением опухоли, которая обычно регрессирует в течение 2 – 3 месяцев. Но есть кисты, которые стремительно увеличиваются в размерах, вызывают опасные осложнения, такие как разрыв, перекрут ножки, малигнизация. Чтобы выяснить, какая именно киста образовалась на левом яичнике, врач назначает комплексную лабораторную и инструментальную диагностику. План терапии определяется на основе результатов исследования и подбирается для каждой пациентки персонально.
От чего появляется киста левого яичника
Врачи до сих пор не смогли точно определить, из-за чего у некоторых женщин образуется киста левого яичника. Например, дермоидные кисты формируются еще в период внутриутробного развития девочки и начинают проявляться в период гормональной перестройки, после наступления климакса либо после травмы брюшной полости.

Другие кисты развиваются под воздействием негативных внутренних и внешних факторов. Наиболее распространенными считаются такие:
гормональные и эндокринные расстройства;
раннее наступление первых месячных – до 11 лет;
нарушение процесса фолликулярного созревания;
многочисленные аборты, осложнения после диагностических хирургических вмешательств;
присутствие в анамнезе диагноза поликистоз;
неконтролируемое применение некоторых групп препаратов;
хронические инфекционно-воспалительные процессы, поражающие органы мочеполовой системы;
стрессы, хроническая усталость, нервные перегрузки, недосып;
нерегулярный месячный цикл;
злоупотребление вредными привычками;
частая смена половых партнеров;
редкая интимная жизнь;
неблагоприятная экологическая остановка.
Левостороннее кистозное поражение чаще диагностируется у женщин, у которых этот придаток является доминантным. Это означает, что в созревание и выход яйцеклетки происходит именно из него.
Симптомы заболевания
Симптомы кисты яичника у женщин слева зависят от разновидности опухоли и стадии развития болезни. Кисты маленького размера, не превышающие в диаметре 3 – 4 см, не вызывают никакой патологической симптоматики. Женщина даже не подозревает о своей проблеме, ведет привычный образ жизни.

Но если киста увеличивается в размерах и достигает 5 и более сантиметров, развиваются подозрительные признаки, которые должны стать поводом как можно скорее посетить гинеколога. Наиболее распространенные симптомы кисты яичника слева у женщин:
Тянущая, ноющая боль в нижней части живота, усиливающаяся после половой близости, физических нагрузок, продолжительном пребывании в неудобном положении.
Сбой менструального цикла. Наблюдаются задержки менструаций, кровотечения становятся обильными или, наоборот, скудными, беспокоят интенсивные боли в первые дни цикла.
Сбой в работе внутренних органов, расположенных поблизости. Опухоль, увеличивающаяся в размерах, сдавливает рядом расположенные органы – мочевой пузырь, кишечник. В результате нарушается их работа. Появляются жалобы на учащенное мочеиспускание, диарею или запор.
Отечность нижних конечностей, варикозное расширение вен. Признак крупного кистозного новообразования, которое пережимает кровеносные и лимфатические сосуды, расположенные в малом тазу.
Асимметрия живота. Если опухоль в диаметре превышает 10 – 15 см, со стороны ее локализации увеличивается в размерах живот. Асимметрия становится заметна невооруженным глазом.
Межменструальные маточные кровотечения. Мажущие выделения с кровянистыми включениями из влагалища появляются в разные периоды цикла и не связаны с месячными.
Патологические выделения из влагалища с кровяными включениями.
При прогрессировании заболевания женщину могут беспокоить неспецифические симптомы:
головная боль, головокружение;
повышение температуры тела.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
ВРАЧИ С БОЛЬШИМ СТАЖЕМ РАБОТ
МНОЖЕСТВО ДОВОЛЬНЫХ ПАЦИЕНТОВ
ЭКСПЕРТНЫЙ УРОВЕНЬ ОБОРУДОВАНИЯ
НИЗКИЕ ЦЕНЫ
Методы диагностики кисты левого яичника
При прогрессировании подозрительной симптоматики необходимо записаться на консультацию к гинекологу. Диагностика кисты левого яичника начинается с осмотра и сбора анамнеза. Врач внимательно выслушивает жалобы пациентки, собирает важные данные, задает вопросы, после чего дает направление на комплексное диагностическое обследование, включающее такие процедуры:
УЗИ. Позволяет визуализировать кисту левосторонней локализации, определить ее размеры, внутреннюю структуры, разновидность, стадию прогрессирования.
КТ или МРТ. Позволяют получить данные не только о состоянии яичников и опухоли, но и оценить функционирование сосудов, рядом расположенных лимфатических узлов. Методики назначаются при затруднении в постановке диагноза ультразвуковым способом.
Диагностическая лапароскопия. Применяется при невозможности идентификации опухоли инструментальными методами. Чаще назначается при подозрении на раковое новообразование.
Для выявления воспалительных процессов могут быть назначены анализы крови, мочи. Другие виды лабораторной диагностики, используемые для подтверждения диагноза:
мазок из влагалища;
обследование гормонального фона.
Разновидности образований
На левом яичнике могут образоваться разные виды кист. Самые распространенные:
Фолликулярная. Развивается из не лопнувшего фолликула, который постепенно заполняется серозной жидкостью, увеличиваясь в размерах. При формировании такого новообразования патологическая симптоматика отсутствует, но если киста превышает в диаметре 7 см, возрастает риск ее разрыва или перекрута ножки.
Киста желтого тела. Образуется из желтого тела в случае отсутствия его регрессии. Желтое тело представляет собой эндокринную ткань, которая остается после лопнувшего фолликула. Если оплодотворение не наступает, желтое тело регрессирует, а в случае успешного зачатия продуцирует прогестерон и выполняет защитную функцию до тех пор, пока не сформируется плацента. Отсутствие регрессии – основная причина кисты желтого тела. Зачастую опухоль исчезает самостоятельно в течение 2 – 3 месяцев.
Эндометриодная. Возникает на фоне прогрессирующего эндометриоза матки, распространившегося на яичники. Содержимое такой кисты – серозная жидкость с примесями крови. При небольших размерах успешно лечится консервативным путем, в запущенных случаях сопровождается межменструальными кровотечениями и требует хирургического вмешательства.
Дермоидная. Формируется на этапе внутриутробного развития девочки, возникает в любом возрасте под воздействием множества негативных внутренних и внешних факторов. Дермоид включает в себя мягкие и костные ткани: волосы, ногти, зубы, нервные структуры, жировую ткань и пр.
Муциозная. Состоит из множества камер, заполненных вязким слизистым содержимым. Характеризуется стремительным ростом и способностью вызывать осложнения.
Параовариальная. Формируется в результате нарушения эмбрионального развития, поэтому чаще диагностируется у пациенток в возрасте от 20 до 40 лет. К яичнику опухоль крепится на ножке, поэтому перекрут может случиться в любой момент. Лечение параовариальных кист только хирургическое.
Лечение кисты левого яичника
Схема терапии кист левого яичника определяется с учетом вида диагностированной опухоли, стадии развития, наличия осложнений, возраста пациентки, индивидуальных особенностей организма. Некоторые новообразования исчезают после курса медикаментозной терапии, некоторые требуют только хирургического удаления.
Терапия функциональных патологий
Функциональные кисты не склонны к разрастанию и малигнизации. Если их размеры небольшие, врач предложит регулярное наблюдение в динамике. В большинстве случаев такие кисты саморассасываются в течение 2 – 3 месяцев.
При отсутствии регресса назначается медикаментозная терапия, во время которой могут применяться следующие группы препаратов:
Лечение эпителиальных кист
Эпителиальные кисты не поддаются медикаментозной терапии, поэтому при их обнаружении врач назначает операцию. В современной гинекологии прибегают к таким методикам:
Лапароскопия. Все манипуляции выполняются через сформированные на передней стенке брюшной полости отверстия. Пораженные ткани удаляются, яичник полностью сохраняется.
Лапаротомия. Хирург делает большой надрез, через который осуществляет все манипуляции. Лапаротомия назначается при крупных опухолях, наличии злокачественных процессов.
Патология и беременность
Успешное зачатие и вынашивание ребенка при кистозном поражении левого яичника вполне возможно. Для этого необходим нормальный менструальный цикл и отсутствие непроходимости маточных труб. Если во время беременности обнаружена киста на левом яичнике, но ее размеры стабильны, врач просто будет наблюдать за ней. Специальное лечение не назначается.
Если же опухоль быстро увеличивается в размерах и существуют риски развития осложнений, назначается медикаментозное лечение или операция, которую можно проводить уже во 2 триместре.
Вероятные последствия
Негативные последствия, развивающиеся на фоне кисты левого яичника, возникают только при отсутствии правильного лечения. наиболее опасными считаются такие осложнения:
разрыв кисты или самого яичника;
нарушение функционирования яичника;
распространение патологического процесса на другой придаток;
Меры профилактики при кисте левого яичника
Специфических мер, которые помогут предотвратить развитие кисты левого яичника, не существует. Врачи советуют придерживаться общих правил, позволяющих предупредить развитие гинекологических патологий:
проходить профилактический осмотр у гинеколога не реже двух раз в год;
при случайных интимных связях использовать барьерные контрацептивы;
вести регулярную половую жизнь с постоянным партнером;
своевременно лечить гинекологические заболевания;
принимать гормональные препараты только по назначенной врачом схеме;
отказаться от вредных привычек;
вести здоровый образ жизни;
наладить питание, принимать витаминноминеральные комплексы;
исключить стрессовый фактор.
Стоимость лечения кисты левого яичника
Стоимость терапии кисты яичника для каждой пациентки рассчитывается персонально, с учетом выбранного метода хирургического удаления, возраста пациентки, размеров новообразования, индивидуальных особенностей организма.
Чтобы уточнить цены и записаться на прием к специалисту многопрофильной клиники «Здоровая семья», позвоните по номеру +7 (495) 185 93 07 либо закажите обратный звонок. Как только менеджеры увидят запрос, они сразу свяжутся с вами и проконсультируют по всем интересующим вопросам.
