Как понизить температуру тела у ребенка
Жаропонижающие препараты для детей

Жаропонижающие препараты для детей. Лихорадка, повышение температуры тела у ребенка
Повышение температуры тела — наиболее частый и один из важнейших симптомов различных заболеваний и состояний детского возраста. Лихорадочные состояния становятся непосредственным поводом для использования разнообразных лекарственных средств. Поэтому одна из важных проблем в педиатрии — бесконтрольное применение медикаментов при невысоком подъеме температуры (менее 38 град). Это связано с непониманием важности температурной реакции как элемента борьбы организма с заболеванием.
Консультации педиатра в детской поликлинике «Маркушка».
Лихорадка – защитно-приспособительная реакция организма
Лихорадка — это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящих к повышению температуры тела и стимулирующих естественную реактивность организма. Биологическое значение лихорадки заключается в активизации иммунной защиты. Подъем температуры тела приводит к повышению фагоцитоза, увеличению синтеза интерферонов, активации и дифференцировке лимфоцитов и стимуляции антителогенеза. Повышенная температура тела препятствует размножению вирусов, кокков и других микроорганизмов.
Лихорадка принципиально отличается от повышения температуры тела, наблюдающегося при перегревании организма, которое возникает вследствие различных причин: при значительном повышении температуры окружающей среды, активной мышечной работе и др. При перегреве сохраняется установка центра терморегуляции на нормализацию температуры, в то время как при лихорадке центр терморегуляции целенаправленно перестраивает «установочную точку» на более высокий уровень температуры тела.
Причины лихорадки и повышения температуры тела у детей
Поскольку лихорадка является неспецифической защитно-приспособительной реакцией организма, то причины, ее вызывающие, весьма разнообразны. Наиболее часто лихорадка встречается при инфекционных болезнях, среди которых доминируют острые респираторные заболевания верхних и нижних дыхательных путей. Лихорадка инфекционного генеза развивается в ответ на воздействие вирусов, бактерий и на продукты их распада. Повышение температуры тела неинфекционного характера может иметь различное происхождение: центральное (кровоизлияние, опухоль, травма, отек мозга), психогенное (невроз — консультации детского невролога в поликлинике «Маркушка», психические расстройства, эмоциональное напряжение), рефлекторное (болевой синдром при мочекаменной болезни), эндокринное (гипертиреоз — детский эндокринолог, поликлиника «Маркушка», феохромоцитома), резорбтивное (ушиб, некроз, асептическое воспаление, гемолиз); оно может также возникать в ответ на введение лекарственных препаратов как результат аллергической реакции (например, на эфедрин, ксантиновые производные, антибиотики и многие другие — консультации детский аллерголог поликлиника «Маркушка»).
При одинаковом уровне гипертермии лихорадка у детей может протекать по-разному. Так, если теплоотдача соответствует теплопродукции, это свидетельствует об адекватном течении лихорадки и проявляется относительно нормальным самочувствием ребенка, розовой или умеренно гиперемированной окраской кожи, влажной и теплой на ощупь («розовая лихорадка»). Этот тип лихорадки часто не требует применения жаропонижающих средств.
В случае, когда при повышенной теплопродукции теплоотдача неадекватна из-за нарушения периферического кровообращения, течение лихорадки прогностически неблагоприятно. При этом отмечаются выраженный озноб, бледность кожных покровов, акроцианоз, холодные стопы и ладони («бледная лихорадка»). Эти дети, как правило, нуждаются в назначении жаропонижающих препаратов в сочетании с сосудорасширяющими и антигистаминными средствами (или нейролептиками). Вызов детского врача на дом — поликлиника «Маркушка».
При какой температуре давать жаропонижающее ребенку?
В соответствии с рекомендациями ВОЗ, а также отечественными рекомендациями, жаропонижающие препараты следует назначать, когда аксиллярная температура у ребенка превышает 38,5 град. Исключение составляют дети с риском развития фебрильных судорог, с тяжелым заболеванием легочной или сердечно-сосудистой системы и первых двух месяцев жизни.
Согласно национальным рекомендациям, жаропонижающие средства рекомендуется давать в следующих случаях:
- ранее здоровым детям в возрасте старше трех месяцев — при температуре тела выше 39,0 град и/или при мышечной ломоте и головной боли;
- детям с фебрильными судорогами в анамнезе — при температуре тела выше 38,0 град;
- детям с тяжелыми заболеваниями сердца (консультация детского кардиолога) и легких — при температуре тела выше 38,5 град;
- детям первых трех месяцев жизни — при температуре тела выше 38,0 град.
У ребенка с неотягощенным преморбидным фоном температурная реакция, как правило, носит благоприятный характер («розовая лихорадка»), если температура не превышает 39,0 град; от использования лекарственных средств следует воздержаться. Показано обильное питье, могут быть использованы физические методы охлаждения (ребенка следует раскрыть и обтереть водой комнатной температуры, одежда должна быть свободной, легкой, температура в комнате — не более 20 град, возможно применение лечебной ванны с температурой на 2 град. ниже температуры тела).
Лекарственные препараты с жаропонижающей целью не должны назначаться для регулярного курсового приема несколько раз в день вне зависимости от уровня температуры, поскольку это резко изменяет температурную кривую, что может затруднить диагностику основного заболевания. Очередную дозу жаропонижающего препарата следует назначать только после того, как температура тела ребенка вновь возрастает до критически высокого уровня.
Основу терапии у детей всегда составляет лечение основного заболевания, которое привело к повышению температуры, а жаропонижающая терапия носит лишь симптоматический характер.
Жаропонижающие средства
Исторически выделяют несколько групп препаратов, которые могут быть использованы с жаропонижающей целью.
К ним относятся, прежде всего, неопиоидные анальгетики (анальгетики-антипиретики), которые до настоящего времени остаются одними из наиболее применяемых лекарственных средств в практике врача-педиатра. Эта группа препаратов сочетает несколько свойств: жаропонижающее, противовоспалительное, анальгезирующее, а также антитромботическое, которые потенциально позволяют контролировать основные симптомы многих заболеваний. Никакая другая группа лекарственных средств не обладает таким спектром положительных эффектов.
Анальгетики-антипиретики в качестве жаропонижающих лекарственных средств используются в медицине уже более 200 лет. В настоящее время создано несколько фармакологических групп неопиоидных анальгетиков, которые подразделяют на нестероидные противовоспалительные препараты и «простые анальгетики» (ацетаминофен). Ацетаминофен (парацетамол) не входит в группу нестероидных противовоспалительных препаратов, поскольку практически не обладает противовоспалительным действием.
Детское жаропонижающее средство: аспирин, анальгин, ибупрофен, парацетамол
При выборе жаропонижающего препарата для ребенка необходимо, прежде всего, учитывать безопасность лекарственного средства, а также обращать внимание на удобство его применения, наличие детских лекарственных форм для разных возрастных групп.
Несмотря на высокую эффективность анальгетиков-антипиретиков, использование их у детей не всегда безопасно. Так, имеются убедительные данные, что применение ацетилсалициловой кислоты (Аспирин) при вирусных инфекциях у детей может сопровождаться синдромом Рея, характеризующегося токсической энцефалопатией и жировой дегенерацией внутренних органов, преимущественно печени и головного мозга. Ацетилсалициловая кислота повышает риск развития воспалительных изменений со стороны желудочно-кишечного тракта, нарушает свертываемость крови, повышает ломкость сосудов, у новорожденных может вытеснять билирубин из его связи с альбуминами и тем самым способствовать развитию билирубиновой энцефалопатии. Эксперты ВОЗ не рекомендуют применение ацетилсалициловой кислоты как жаропонижающего средства у детей до 12 лет. Приказом Фармкомитета РФ назначение ацетилсалициловой кислоты при острых вирусных инфекциях разрешено с 15-летнего возраста. Вместе с тем под контролем врача ацетилсалициловая кислота может применяться у детей при ревматических заболеваниях.
В педиатрии из-за токсичности были исключены антипирин, аминофеназон, феназон, бутадион, амидопирин, фенацетин. Из-за высокого риска гепатотоксичности в качестве жаропонижающего препарата не целесообразно использование нимесулида. Установлено, что нимесулид (Найз и Нимулид) обладает значительно более высокой частотой развития серьезных побочных эффектов при сравнении с ибупрофеном и парацетамолом в средних терапевтических дозах. В европейских странах нимесулид не разрешен для использования у детей младше 12 лет. Применение нимесулида в России возможно по рекомендации врача у детей старше двух лет, но назначение целесообразно только при необходимости длительной противовоспалительной терапии, что обычно имеет место в ревматологии.
Метамизол натрия (Анальгин), который может вызвать анафилактический шок, агранулоцитоз, а также длительное коллаптоидное состояние, не рекомендуется в качестве жаропонижающего препарата первого выбора. Анальгин и метамизолсодержащие препараты могут быть использованы (только парентерально) при ургентных ситуациях, таких как гипертермический синдром, острые боли в послеоперационном периоде, и других, не поддающихся иной терапии.
Таким образом, при выборе жаропонижающих препаратов для детей особенно важно ориентироваться на высокоэффективные препараты с наименьшим риском возникновения побочных реакций.
Жаропонижающие лекарства, средства, препараты для детей. Ибупрофен, парацетамол, нурофен
В многочисленных исследованиях было показано, что среди всех анальгетиков-антипиретиков ибупрофен и парацетамол являются наиболее безопасными препаратами и официально рекомендуются Всемирной организацией здравоохранения и национальными программами в педиатрической практике в качестве жаропонижающих средств.
Парацетамол и ибупрофен могут назначаться детям с первых месяцев жизни (с 3-месячного возраста — без рецепта). Рекомендованные разовые дозы: парацетамола — 15 мг/кг, ибупрофена — 7,5–10 мг/кг (в лекарственных формах, предназначенных для детей). Повторное использование антипиретиков возможно не ранее, чем через 4–5 часов (Нурофен суспензия для детей действует до 8 часов), но не более 4 раз в сутки.
Хорошо известно, что методы доставки, органолептические свойства и даже внешний вид лекарственного средства в педиатрии не менее важны, чем само лекарство. Порой именно от метода доставки зависит эффективность препарата. Поэтому появление новой безрецептурной формы — Нурофен для детей суппозитории ректальные расширило возможность использования ибупрофена у детей с 3-месячного возраста в комплексной терапии острых респираторных заболеваний. Поиск детского врача хорошего – поликлиника «Маркушка».
По материалам журнала «Педиатрия» (2009, Э. Э. Локшина О. В. Зайцева С. В. Зайцева)
Оперативность. Профессионализм. Милосердие
Приемная главного врача:
(+7 3452) 270-300
45-24-15 (факс)
- Пресс-центр
- Новости
- Видео
- Фотогалерея
- О нас
- О нас
- Руководство
- Медицинские работники
- Местоположение подстанций
- Профсоюз
- Вакансии
- Документы
- Карта сайта
- Населению
- Куда звонить
- График личного приема граждан
- Вопрос — ответ
- Правила и стандарты
- Программа государственных гарантий
- Контролирующие организации
- Страховые организации
- Платные услуги
- Информационная безопасность
- Бесплатная юридическая помощь
- Антикоррупционная деятельность
- Первая помощь
- Памятки и рекомендации
————-
- ————-
—>
- Куда звонить
- График личного приема граждан
- Вопрос — ответ
- Правила и стандарты
- Вызов скорой медицинской помощи
- Вызов неотложной медицинской помощи
- Правила госпитализации
- Права и обязанности граждан
- Перечень лекарственных препаратов
- Правила внутреннего распорядка для потребителей услуг
- Программа государственных гарантий
- Показатели доступности и качества медицинской помощи
- Контролирующие организации
- Страховые организации
- Платные услуги
- Информационная безопасность
- Бесплатная юридическая помощь
- Антикоррупционная деятельность
- Первая помощь
- При болях в сердце
- При инсульте
- При солнечном, тепловом ударе
- «Жара для гипертоников»
- При переломах
- При кровотечениях
- Как снизить высокую температуру у ребенка
- Памятки и рекомендации
- Анкетирование пациентов
- Подросток: зоны риска
ГБУЗ ТО «Станция скорой медицинской помощи» рекомендует:
Не занимайтесь самолечением, а обязательно обратитесь к врачу, который назначит лечение, выпишет рецепт, оформит больничный лист.
В зависимости от степени повышения температура тела может быть субфебрильной – не выше 37,9, умеренной – 38-39°С, высокой -39,1-41°С. Сама по себе температура до 39°С не опасна и является защитной реакцией организма, поэтому ее не рекомендуется снижать жаропонижающими препаратами. Несмотря на высокую температуру, ребенок может бегать, прыгать, с аппетитом кушать, в общем, вести обычный образ жизни. Его кожные покровы теплые. В этом случае особых поводов для беспокойства нет. Если у ребенка никогда не было судорог, нет врожденных либо тяжелых хронических заболеваний, а также в момент простуды не появились рвота, жидкий стул или сыпь, то лучший способ помочь – это давать обильное питье (часто и малыми порциями) и не одевать чересчур тепло, не укутывать в одеяла.
Когда надо снижать температуру у детей:
* умеренная лихорадка (38°С) у больных с эпилепсией, онкологической патологией, симптомами повышения внутричерепного и артериального давления, пороками сердца, гидроцефалией и другими врожденными или хроническими заболеваниями;
* умеренная лихорадка у детей первых 3 мес. жизни;
* умеренная лихорадка у детей до 3 лет жизни с последствиями перинатального повреждения ЦНС (особо — у детей с экстремально низкой массой тела при рождении);
* все случаи высокой лихорадки (39°С и выше) вне зависимости от возраста ребенка;
При температуре 39°С и выше необходимо дать жаропонижающее средство в возрастной дозировке (всегда указана в листовке-вкладыше к препарату). Выбор жаропонижающего средства основан на его безопасности и переносимости, поэтому, по международным стандартам, предпочтение отдают двум базовым препаратам — парацетамолу и ибупрофену.
ВАЖНО! Уважаемые родители, не ждите, когда у ребенка повысится температура. Позаботьтесь о его здоровье заранее, узнав у своего педиатра, какие жаропонижающие препараты необходимо применять. Для детей в возрасте до 5 лет лучше иметь парацетамол или ибупрофен в свечах.
Что нельзя делать:
* Обтирать прохладной или холодной водой или спиртом (когда-то применялся для жаропонижающих обтираний). Это может вызвать не понижение, а повышение температуры и спровоцировать дрожь, которая подсказывает «сбитому с толку» организму, что надо не уменьшить, а увеличить выделение тепла.
* Вдыхать пары спирта вредно.
* Использование горячей воды поднимает температуру тела и, как и укутывание, может вызвать тепловой удар.
Чего не следует делать:
* Не заставляйте малыша лежать. По-настоящему больной ребенок сам будет находиться в своей кроватке. Если малышу захочется из нее вылезти, вполне можно разрешить ему заниматься чем-то спокойным.
* Не одевайте и не укрывайте ребенка чересчур тепло.
* Не накрывайте ребенка мокрым полотенцем или мокрой простыней — это может помешать отдаче тепла через кожу.
После приема жаропонижающего средства измерьте температуру тела через 30-40 минут. Эффективным считается снижение температуры тела на 0,5°С за 30 мин. Не пытайтесь довести ее до показателей 36 или 37°С, поскольку основное средство борьбы с вирусной инфекцией — интерферон, активно вырабатывается организмом при температуре тела 38,5 и выше. Достаточно снизить до 38.0°С, продолжив давать обильное питье. Через 2-4 часа повторить прием жаропонижающих препаратов.
Вызов бригады скорой помощи необходим в том случае, когда при температуре от 37.9-38°С и выше ребенок вялый, постоянно плачет, у него рвота и жидкий стул, отказывается от приема пищи, воды, а его кожные покровы бледные, холодные. Вдобавок есть склонность к судорогам или имеются хронические заболевания.
ВАЖНО! Родители, если ваш ребенок имеет врожденные или хронические заболевания, необходимо заранее получить информацию у педиатра о методах снижения температуры в случае простудных заболеваний.
Ожидая бригаду скорой помощи, воспользуйтесь описанными выше методами снижения температуры, учитывая при этом рекомендации педиатра.
При необходимости вызова экстренных служб — звонить:
· только для вызова бригады скорой медицинской помощи: 03, 103 (круглосуточно)
· при возникновении ЧС: 112 (круглосуточно)
· при отсутствии абонента в зоне действия сети/ блокировки SIM-карты: 112 (круглосуточно)
Информация о месте нахождения пациентов
по тел.: (3452) 270-334 круглосуточно
Консультация населения
по вопросам оказания скорой медицинской помощи в ситуациях, не требующих выезда бригады: 03, 103
либо написать сообщение на Viber +7 922-264-33-67
По другим вопросам тел. горячей линии ДЗТО: 8-800-250-30-91
По вопросам о коронавирусной инфекции: +7 922 -264-31-86
Что МОЖНО и что НЕЛЬЗЯ делать при высокой температуре у ребенка (7 правил)

✔1. Как и когда сбивать температуру у ребенка
Сбиваем, если выше 39
Ваша задача — снизить температуру до 38.9 С в попке (38.5 С подмышечная впадина).
• для снижения температуры используйте парацетамол (ацетоминофен), ибупрофен. Никогда не используйте аспирин, особенно, если у ребенка ветрянка.
• разденьте ребенка (не укутывайте!). Не забудьте о прохладном , свежем воздухе в комнате.
• для снижения температуры можно использовать также прохладные ванны (температура воды соответствует нормальной температуре тела ).
• не используйте спиртовые обтирания, особенно у маленьких детей. Помните, алкоголь — яд для ребенка.
✔2. Почему Парацетомол и Ибупрофен не всегда помогают?
Дело в том, что все препараты в педиатрической практике рассчитываются на вес конкретного ребенка.
Препараты нужно принимать, правильно рассчитывая дозу на вес конкретного ребенка, с помощью специальных мерных шприцев
Производители, особенно дешевых парацетамолов, почему-то занижают дозы, а ориентироваться на рекомендацию – «от 6 месяцев до 3 лет» так же не разумнотак как не может одна доза препарата подходить ребенку весом от 8 до 18 кг.
✔3. Как правильно принимать жаропонижающие? (Рассчитываем дозу лекарства)
Парацетамол (Панадол, Эффералган, Цефекон Д) разовая доза препарата – 15 мг/кг.
То есть для ребенка весом 10 кг разовая доза будет 10кг Х 15 =150 мг.
Для ребенка весом в 15 кг — 15Х15=225 мг.
Такую дозу можно давать до 4 раз в сутки, если это нужно.
Ибупрофен (нурофен, ибуфен)
Разовая доза препарата 10 мг/кг.
То есть ребенку весом 8 кг нужно 80 мг, а весом 20 кг – 200мг.
Препарат можно давать не более 3 раз в сутки.
Препараты снижают температуру в течении часа-полутора, примерно на 1-1,5 градуса, ожидать снижения температуры до «нормы» 36,6 не следует.
✔4. Какие препараты НЕЛЬЗЯ давать ребенку
Анальгин (метамизол натрия). Применение препарата в цивилизованном мире не одобрено из-за высокой токсичности, угнетающего действия на кроветворение.
В России используется широко, особенно в условиях неотложной помощи, в составе «литической смеси». Возможно однократное введение препарата в условиях, когда другие, более безопасные препараты недоступны. Но постоянный прием анальгина при каждом повышении температуры абсолютно недопустим.
Аспирин (Ацетилсалициловая кислота) — применение препарата у детей до 12 лет при вирусных инфекциях запрещено из-за возможного развития токсической энцефалопатиии с повреждением печени – синдрома Рейе.
Нимесулид (Найз, Нимулид) – несколько лет назад широко рекламировался как жаропонижающее у детей из-за пробелов в законодательстве. Температуру снижает замечательно. Производится только в Индии. В цивилизованном мире применение в детском возрасте запрещено из-за возможности развития тяжелого поражения печени (токсического гепатита). На данный момент применение препарата у детей до 12 лет в России запрещено фармкомитетом.
— Прикладывать холодные предметы к «температурящему» телу ребенка – это провоцирует спазм сосудов кожи. И если снижение температуры кожи и происходит, то температура внутренних органов, наоборот, увеличивается, что представляет исключительную опасность.
— Растирать спиртом или уксусом нельзя, поскольку через кожу эти вещества попадают в организм ребенка, а значит, возможно отравление.
✔6. Что делать при «белой лихорадке»?
Если кожа вашего ребенка, несмотря на высокую температуру, розовая и влажная на ощупь, вы можете быть относительно спокойны – баланс между теплопродукцией и теплоотдачей не нарушен. Но если при высокой температуре кожа бледная, руки и ноги холодные, а ребенка бьет озноб, то это «белая лихорадка», при которой возникает спазм сосудов. Причиной могут быть повреждения в ЦНС, нехватка жидкости, снижение давления и др. причины.
При белой лихорадке:
1) Попробуйте дать пол таблетки Нош-пы и интенсивно растирайте руками холодные конечности ребенка. Учтите, что жаропонижающие не начнут действовать в полную силу, пока не пройдет спазм сосудов. Обязательно вызывайте скорую помощь — они сделают инъекцию «литической смеси»!
2) Исключите любые методы физического охлаждения – обтирания, завертывание в холодные простыни и т.д.! У вашего ребенка и так уже происходит спазм сосудов кожи.
✔7. Какую форму лекарства выбрать?
При выборе формы лекарства (жидкой микстуры, сиропа, жевательных таблеток, свечей) следует учитывать, что препараты в растворе или сиропе действуют через 20-30 минут, в свечах — через 30-45 минут, но их эффект более длительный. Свечами можно воспользоваться в ситуации, когда у ребенка возникает рвота при приеме жидкости или он отказывается пить лекарство. Свечи лучше использовать после дефекации ребенка, их удобно вводить на ночь
Батин А.А, врач педиатр, аллерголог медицинского центра «Врач плюс»
Высокая температура у ребенка. Что делать?

Высокая температура — это защитная реакция организма, которая усиливает иммунный ответ.
В нашем организме за механизм регуляции температуры отвечает отдел головного мозга — гипоталамус.
Эта крошечная область в голове состоит из огромного числа нервных клеток. Они регулируют деятельность сердечно-сосудистой, эндокринной, пищеварительной и выделительной систем человека.
Гипоталамус отвечает за режим сна, бодрствования, голод, жажду, репродуктивную систему, удовольствия, проявление эмоций, социальное взаимодействие и регулирует теплообмен тела.
В норме гипоталамус поддерживает температуру здорового человека в пределах 36-37°C. Через рецепторы на коже он реагирует на холод или жару, а еще на любые изменения температуры крови.
Как только организм атакуют вирусы или бактерии наши клетки выделяют пирогены — вещества, повышающие температуру.
Человека начинает знобить — так мышцы сокращаются в надежде согреться, а сосуды в коже сужаются, чтобы уменьшить потерю тепла.
Именно поэтому повышение температуры как у взрослых, так и у детей сопровождается:
- вялостью — активное движение приводит к потере тепла
- дрожью — мышцы сокращаются, чтобы организм согревался
- бледностью — из-за спазма периферических сосудов
- желанием укутаться потеплее
Почему повышается температура?
В передней части гипоталамуса содержатся термочувствительные нервные клетки, которые реагируют на любые изменения температуры крови и импульсы от тепловых/холодовых рецепторов на коже.
Под действием бактерий и вирусов наши клетки выделяют пирогены — вещества, повышающие температуру. Когда центр терморегуляции «решает», что имеется необходимость поддержания более высокой температуры тела, чем обычно, организм начинает «думать», как же этого добиться.
Сделать это можно двумя способами:
1. Повышением теплообразования (постараться согреться).
2. Снижением теплоотдачи (не дать теплу улетучиться из организма).
Далее происходит следующее. Из-за импульсов, бегущих по мышечным волокнам, человека начинает знобить — так мышцы сокращаются в надежде согреться. Одновременно с этим сосудо-двигательный центр получает информацию о том, что необходимо перекрыть потерю тепла. Для этого сосуды в коже «перекрываются» (спазмируются), и теплоотдача уменьшается. Итог: гипоталамус «доволен», что температура тела сохраняется около 39,0°C.
Таким образом получается стандартный лихорадящий ребенок. Он:
- вялый — гипоталамус не дает активно двигаться, ведь это приведет к потере тепла
- дрожит — мышечные сокращения увеличивают теплообразование
- бледен — бледность кожи возникает из-за спазма периферических сосудов
- стремится потеплее укутаться
Но организм очень тонко устроен — он не даст перегреться до критической отметки. Поэтому при превышении заданной гипоталамусом температуры сосуды на периферии расширяются, потовые железы активируются и теплоотдача увеличивается.
Теперь ребенок краснеет, обильно потеет и старается поскорее сбросить с себя одеяло.
Высокая температура тела будет поддерживаться до тех пор, пока не будет устранена причина ее повышения (инфекция, опухоль и т.д.). После исчезновения причины гипоталамус задает параметры новой нормальной температуры.
Как действовать при температуре?
Прежде всего не волноваться и не спешить сбивать температуру. Важно помнить, что это естественная защитная реакция организма. Иммунная система ребенка начинает активный синтез защитных веществ только при температуре свыше 38,5°C.
Прежде всего нужно оценить самочувствие ребенка в целом, его поведение и внешний вид. Это поможет принять взвешенное решение для дальнейших действий.
Лихорадка — всегда сопровождается другими симптомами.
Независимо от градуса температуры и возраста малыша, существуют симптомы, которые требуют незамедлительного осмотра педиатра:
- нетипичное поведение — пронзительный плач, сонливость, стоны
- сильная головная боль
- судороги
- нарушение сознания
- понижение артериального давления
- непрекращающаяся рвота или диарея
- боль в области живота
- боли в горле или ухе
- невозможность сгибания головы к груди (при этом возникает резкий плач)
При проявлении подобных состояний одной жаропонижающей терапии недостаточно. Она может даже навредить. Необходимы своевременный осмотр педиатра и тщательная диагностика.
Важно учитывать возраст ребенка с лихорадкой.
Лучше не откладывать визит к врачу:
- для малыша меньше 3 месяцев при температуре от 38,0°C
- от 3 месяцев до 3 лет — свыше 38,0°C в течение 3 суток или свыше 39,0°C
- при температуре свыше 38,6°C в течение 3 суток у детей старше 3 лет
Вне зависимости от возраста ребенка необходимо привести на осмотр при следующих симптомах:
Если маме или папе кажется, что с ребенком что-то не так — лучше перестраховаться и как можно скорее пройти осмотр.
Когда необходимо снижать температуру?
1. Ребенок вне зависимости от высоты температуры плохо себя чувствует (основная задача — облегчить его состояние).
2. Ребенок с хроническими соматическими заболеваниями (патологии сердца, легких, мозга или нервной системы).
В случае если ребенок старше 3 месяцев имеет ректальную температуру ниже 38,9°C и при этом хорошо себя чувствует, сбивать температуру нецелесообразно. Важно понимать, что повышение температуры тела — это естественная защитная реакция человеческого организма. Иммунная система начинает активный синтез различных защитных веществ только при температуре около 39°C.
В любом случае, если нет уверенности в необходимости проведения жаропонижающей терапии, следует обратиться за консультацией к педиатру.
Чем снижать температуру?
Важно понимать, что прием жаропонижающих средств направлен на облегчение дискомфорта ребенка. Он не сокращает длительность болезни и не снижает риск развития осложнений.
В домашних условиях детям можно сбивать температуру только двумя препаратами — парацетамолом (с 3 месяцев) и ибупрофеном (с 6 месяцев).
Все жаропонижающие препараты нужно дозировать не по возрасту, а по весу малыша.
Разовая дозировка парацетамола рассчитывается на 10-15 мг/кг веса, ибупрофена 5-10 мг/кг веса.
Если жаропонижающее в виде суспензии ибупрофен (в 5 мл — 100 мг), парацетамол (в 5 мл — 120 мг), то нужно поделить рассчитанное по весу количество в мг на количество препарата в 1 мл.
Ибупрофен можно принимать — 3-4 раза в день, парацетамол — 4-5 раз.
Отметим один важный нюанс. Не стоит сбивать температуру Ибупрофеном ребенку с ветряной оспой (ветрянкой). Этот препарат может привести к более тяжелому течению болезни.
Как давать жаропонижающее?
Существует несколько правил приема жаропонижающих препаратов:
1. Давать жаропонижающее не чаще 5 раз за день.
2. Ребенку младше 3 месяцев не сбивать температуру без осмотра врача.
3. Не давать комбинированные жаропонижающие препараты, например ибупрофен + парацетамол.
4. Внимательно читать этикетки и инструкции к препаратам.
5. Встряхивать флакон перед тем, как давать препарат ребенку.
6. Перед приемом препарата убедиться в правильной дозировке. Малая дозировка приведет к снижению эффективности, а передозировка может вызвать различные побочные эффекты.
7. Не использовать чайную ложку для расчета (разные ложки имеют разную вместимость). Для измерения лучше отдать предпочтение мерной ложке или дозировочному шприцу.
8. Фиксируйте в блокноте, когда и какое количество препарата давали ребенку.
9. Наблюдайте за организмом ребенка — кому-то больше подходит Ибупрофен, а кому-то — Парацетамол.
10. При сбивании температуры не старайтесь достигнуть показателя в 36,6°C. Если после приема жаропонижающего температура упала на 1-1,5°C, и ребенок стал активным и веселым — цель достигнута.
11. Если после приема жаропонижающего температура не снижается — требуется консультация педиатра.
Как сбить высокую температуру у ребенка




Соавтор, редактор и медицинский эксперт – Максимов Александр Алексеевич.
Содержание:
Простудные заболевания у детей, помимо воспаленного горла и насморка, почти всегда сопровождаются повышением температуры тела. Это естественная защитная реакция организма, свидетельствующая о том, что иммунная система начала бороться с патогенными микроорганизмами – вирусами и бактериями 1,5 . Если малыш простудился, перед родителем встает вопрос, сбивать ли у ребенка температуру. Чтобы принять верное решение, важно разобраться в причинах лихорадки и внимательно следить за самочувствием маленького больного.
Причина повышения температуры у ребенка при простуде
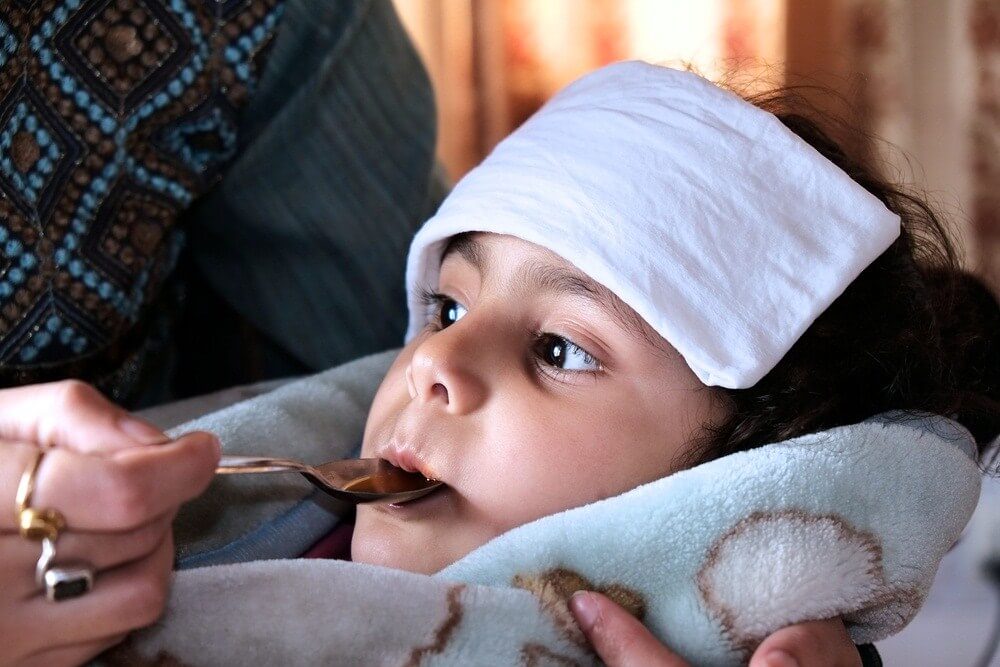 Когда в организм ребенка попадает инфекция, активируется иммунитет. Развитие воспалительной реакции и повышение температуры тела – это способы борьбы с вызвавшими простуду микроорганизмами. В результате работы иммунной системы выделяются особые биологические вещества, часть из которых воздействует на температурные центры в головном мозге 1 . Именно так в организме запускаются защитные механизмы повышения температуры. Жар и учащение пульса также связаны со снижением потоотделения и ускорением обмена веществ. У детей температура может подняться выше 38 °С очень быстро. В некоторых случаях кора головного мозга не успевает адаптироваться к происходящим в организме изменениям, что провоцирует появление фебрильных судорог 1,5 . Именно поэтому высокую температуру у малышей рекомендуется своевременно сбивать.
Когда в организм ребенка попадает инфекция, активируется иммунитет. Развитие воспалительной реакции и повышение температуры тела – это способы борьбы с вызвавшими простуду микроорганизмами. В результате работы иммунной системы выделяются особые биологические вещества, часть из которых воздействует на температурные центры в головном мозге 1 . Именно так в организме запускаются защитные механизмы повышения температуры. Жар и учащение пульса также связаны со снижением потоотделения и ускорением обмена веществ. У детей температура может подняться выше 38 °С очень быстро. В некоторых случаях кора головного мозга не успевает адаптироваться к происходящим в организме изменениям, что провоцирует появление фебрильных судорог 1,5 . Именно поэтому высокую температуру у малышей рекомендуется своевременно сбивать.
Как правильно измерить температуру
Если у Вас возникло подозрение, что у ребенка жар, измерьте температуру наиболее удобным способом – в подмышечной впадине или паховой складке 3,4 . Если Вы используете ртутный термометр, стряхните его до отметки 36 °С или ниже. Перед началом измерения насухо протрите кожу в области паха или под мышкой. Если ребенок перевозбужден, плачет или напуган, сначала дайте ему успокоиться. Усадите малыша на колени, поставьте градусник в подмышечную впадину таким образом, чтобы его наконечник полностью находился в складке кожи. При измерении в паху сначала уложите больного на бочок, не накрывайте его теплым одеялом – это может привести к повышению температуры. Прижмите своей рукой конечность (руку или ногу) малыша к телу. Через 10 минут извлеките термометр и запишите результаты измерений.
Какую температуру следует сбивать
Сбить высокую температуру у ребенка первых двух месяцев жизни нужно, если отметка термометра достигла 38 °С 3,6 . Детям старшего возраста при относительно нормальном самочувствии снижать температуру следует при 39-39,5 °С 3,6 . Если у малыша ранее случались судороги, жаропонижающее стоит дать уже при 37,5 °С. Перед тем как быстро сбить высокую температуру у ребенка в домашних условиях, оцените состояние больного. Если малыш плохо себя чувствует и тяжело переносит лихорадку, не стоит ждать, когда отметка термометра достигнет 38 °С 3 . В этом случае целесообразно облегчить состояние больного, дав жаропонижающее.
Способы снижения температуры у ребенка
Создание оптимального микроклимата. Если у ребенка температура и насморк, важно обеспечить в детской комнате прохладу (18-20 °С) и оптимальную влажность (50-60 %) 1 . Проветрите помещение и уложите больного в постель. Укутывать малыша опасно: это быстро может привести к перегреву и тепловому удару. Если ребенка не знобит, оденьте его легко, не накрывайте плотными одеялами.
Обильное питье. При высокой температуре организм усиленно теряет жидкость через кожу 1,3 . Младенца необходимо как можно чаще прикладывать к груди или поить водой из детской бутылочки. Ребенку постарше можно предложить теплый чай, клюквенный морс или любой другой напиток, который малыш согласится выпить. Если Вы хотите сбить температуру у ребенка, лучше поить дробно и небольшими порциями: по несколько чайных ложек каждые 10 минут. Большая доза жидкости может вызвать рвоту. Если отметка на термометре достигла 38 °С, можно использовать порошки для приготовления горячего питья, например РИНЗАсип ® для детей. Такие препараты одновременно удовлетворяют потребность организма в жидкости и позволяют снизить жар за счет действия активных компонентов 7 .
Физические методы охлаждения. Различные способы охлаждения тела применяются только в том случае, если жар у малыша не сопровождается спазмом сосудов (конечности не бледные и не холодные). Помогают сбить температуру у ребенка обтирания прохладной или слегка теплой водой 2,4,5 . Малышу можно осторожно протереть смоченной в воде салфеткой лоб, ступни, коленные и локтевые сгибы, паховые складки. Важно, чтобы во время процедуры маленький больной не замерз, это может вновь привести к повышению температуры, прогрессированию насморка и т. д.
Использование жаропонижающих средств. Одним из самых безопасных и хорошо изученных препаратов для снижения температуры в детском возрасте является парацетамол 4,5,6 . Он может применяться в виде свечей, таблеток, сиропов или порошка для приготовления горячего питья (например, РИНЗАсип ® для детей). Чтобы сбить у ребенка температуру 39 °С на 3-4 часа, важно правильно рассчитать дозировку парацетамола. Всегда следуйте инструкции к используемому препарату. Обычно для однократного приема рекомендуется доза из расчета 15 мг парацетамола на каждый килограмм веса ребенка. Для более длительного эффекта, например, если нужно снизить высокую температуру на всю ночь, допустимо увеличение разовой дозы до 20 мг/кг. Для уменьшения жара у детей не используются препараты на основе ацетилсалициловой кислоты 1,2,3,5 и средства из группы нестероидных противовоспалительных препаратов в связи с высоким риском побочных эффектов.
Народные средства.
- Чай с малиной. Ацетилсалициловая кислота в малине и кофеин в черном листовом чае иногда способствуют улучшению самочувствия при высокой температуре и насморке у взрослых. Однако детям такой напиток не рекомендуется, поскольку побочные эффекты из-за неточного расчета дозировки активных веществ и риск развития аллергии превышают возможную пользу. Кроме того, в горячей воде малина утрачивает почти все полезные свойства.
- Отвары трав. В народных рецептах предлагается использовать для снижения температуры у детей отвары из соцветий липы, плодов шиповника, листов мать-и-мачехи. Важно помнить, что вещества, содержащиеся в этих и других растениях, могут быть аллергенами. Ни одно из народных средств не доказало свою эффективность в клинических испытаниях.
- Горячее молоко с медом. Оба этих продукта могут вызвать аллергическую реакцию. У малышей до года использование меда в любом виде не рекомендовано. При растворении в горячем молоке, чае или любом другом напитке мед под воздействием высоких температур утрачивает часть своих полезных свойств.
РИНЗАсип® для детей для снижения температуры у ребенка
РИНЗАсип ® для детей можно применять, чтобы сбить в домашних условиях температуру у ребенка старше 6 лет 7 . Этот современный жаропонижающий препарат содержит активные вещества в дозировке, рассчитанной с учетом детского возраста. Средство помогает лечить температуру и насморк у ребенка, одновременно способствуя снижению жара и облегчению носового дыхания. РИНЗАсип ® для детей может применяться для облегчения состояния малыша после консультации с педиатром 7 .
В каких случаях необходима консультация врача
Лечить любое простудное заболевание у ребенка, сопровождающееся жаром и насморком, рекомендуется под наблюдением и в соответствии с рекомендациями врача 1 . Экстренно вызвать на дом педиатра необходимо в следующих случаях:
- повышение температуры сопровождается рвотой, поносом, появлением сыпи;
- при температуре малыш несколько часов отказывается от питья;
- температура выше 38 °C держится более трех суток;
- у ребенка появляются судороги, нарушения сознания;
- у малыша имеются хронические заболевания (почек, сердца и др.).
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
- В.М.Делягин. Лихорадка (новые штрихи на древней картине). / Consilium Medicum. Педиатрия. (Прил.) 2018; №2: с. 89-93.
- Н.А. Коровина. Лихородка многообразие причин и сложность решения. / Н.А. Коровина, И.Н. Захарова // Медицинский совет. №2 2013; с. 82-90.
- И.Н. Захарова. Лихорадка у детей: от симптома к диагнозу / И.Н. Захарова, А.Л. Заплатников // Медицинский совет. №1, 2017; с 212-218.
- В.М.Делягин. Лихорадка как отправная точка в диагностическом поиске. Выбор жаропонижающего препарата. Consilium Medicum. Педиатрия. (Прил.) 2015; 01: с. 80-85.
- Делягин В. М. Лихорадка. Многообразие причин и сложность решения На допомогу педiатру. №1 2013, с. 80-83.
- И.Н. Захарова. Лихорадка у детей: Диагностическая значимость, критерии, тактика врачапедиатра. Как правильно назначить антипиретики? / И.Н. Захарова, А.Н. Горяйнова // Медицинский совет. №2 2018, с. 206-210.
- Инструкция по применению препарата РИНЗАсип® с ВИТАМИНОМ С. Регистрационный номер: ЛС-002579.
Как понизить температуру тела у ребенка
В предыдущей статье «Что такое высокая температура у ребенка? Почему и когда сбивать ее нельзя?» мы убедились, что лихорадка — форма иммунного ответа, защитная реакция и важный диагностический признак. Также мы выяснили, в каких случаях и почему не нужно сбивать температуру, немного коснулись и других вопросов. В этой статье мы продолжаем разбираться с такой важной проблемой, как лихорадка. На этот раз мы расскажем, какое жаропонижающее средство лучше выбрать для ребенка, если необходимость его приема все же возникла.
Какую температуру ребенка надо сбивать?
Чтобы окончательно разобраться с необходимостью применения жаропонижающих лекарств, еще раз четко уясним, какую температуру можно сбивать у ребенка. Обычно температура в разгаре инфекционного процесса не превышает 39.5 градусов, для детей старше 3 месяцев это не является критичным. В таком случае сбивать температуру до нормальных показателей нет необходимости, достаточно просто добиться ее падения на 1-1.5 градуса. Для этого ребенка можно раскрыть, дать побольше питья и обтереть смоченной в воде губкой.
Детям до трех месяцев можно сбивать температуру, если она превышает 38 градусов. Для здоровых детей старше трех месяцев этот показатель составляет более 39 градусов в совокупности с мышечными болями, и головной болью. Для ребенка, имеющего заболевания сердечнососудистой, центральной нервной и дыхательной системы, сбивать температуру нужно, когда она достигает 38.5 градусов, вне зависимости от возраста. Детям, склонным к развитию фебрильных судорог, нужно давать жаропонижающие при температуре 38-38.5 градусов.

Что дать грудному ребенку для снижения температуры?
Сегодня аптеки предлагает большой ассортимент различных жаропонижающих средств. Однако родителям следует руководствоваться не их сильным действием, а безопасностью для ребенка, выше мы уже писали, что снизить температуру достаточно на градус. Сильнодействующие препараты очень токсичны, при этом у детей они могут вызывать чрезмерное снижение температуры, вплоть до 34 градусов, а такое состояние уже опасно для жизни.
Не все препараты для детей безопасны, в том числе широко известные и давно применяемые, которые, казалось бы, прекрасно себя зарекомендовали и проверены временем. При покупке жаропонижающих средств, во-первых, убедитесь, что в их составе нет ацетилсалициловой кислоты — всем известного аспирина. У детей, болеющих гриппом, ветрянкой или острыми респираторными инфекциями, это вещество может вызвать синдром Рея. Он характеризуется патологическими процессами в головном мозге и недостаточностью работы печени из-за токсического на нее воздействия. Признаками такого состояния являются тошнота и рвота, спутанность сознания или его потеря, судороги. Считается, что прием детьми препаратов, которые содержат ацетилсалициловую кислоту или ее производные, увеличивает шанс развития синдрома Рея в 35 раз. Синдром Рея заканчивается летальным исходом более чем в половине случаев, поэтому детям младше 15 лет при острых состояниях крайне не желательно принимать аспирин и лекарства, имеющие его в своем составе.
Анальгин — еще один активно применяемый препарат, который может вызвать ряд нежелательных реакций у ребенка. У детей, находящихся в остром состоянии, его прием может быть причиной развития анафилактического шока или состояния, похожего на коллапс, когда температура тела резко становится ниже нормы. Кроме того, анальгин способен вызывать агранулоцитоз. Это состояние, при котором в крови уменьшается количество клеток нейтрофилов. Их функция заключается в борьбе с чужеродными агентами, попавшими в организм. Таким образом, сопротивляемость бактериям и грибкам резко падает, и течение болезни может осложниться.
Недопустимо снижать у детей высокую температуру, используя нимесулид. Многие страны отказались от его продажи вообще, в других этот препарат отпускается только по рецепту и используется взрослыми. В России он до сих пор востребован и его разрешено применять для лечения лихорадок, возникающих по самым разным причинам. Однако ряд исследований позволил выявить все негативные стороны этого лекарства. Оно считается самым токсичным из всех жаропонижающих особенно в отношении печени. Специалисты твердо убеждены, что на фоне приема нимесулида часто развивается желтуха, зарегистрирован как минимум один случай летального исхода по причине отказа печени.

Наиболее безопасным для детей жаропонижающим препаратом является парацетамол. Однако и он обладает определенным негативным влиянием. Токсичность парацетамола имеет место при передозировке лекарством, которая возникает при длительном курсовом лечении лихорадки. Также передозировка может возникать, когда ребенок получает неадекватную дозу лекарства, подходящую взрослому человеку. Разовая доза для детей составляет 10-15 мг на 1 кг веса и обеспечивает снижение температуры как раз на 1-1,5оС. Препарат нельзя принимать чаще трех раз в день или более трех дней. Токсический эффект при передозировке парацетамола характеризуется поражением печени, иногда почек.
Также мы считаем нужным отметить, что для снижения температуры на несколько градусов достаточно бывает просто раскрыть ребенка, чтобы увеличить теплоотдачу или обтереть его водой комнатной температуры.
Как сбить злокачественную лихорадку у ребенка
В определенных случаях лихорадка приобретает злокачественный характер. Нарушается нормальная терморегуляция, теплопродукция и теплоотдача. Тогда ручки и ножки ребенка становятся очень бледными, кожа выглядит как бы мраморной. Иногда может добавляться учащенное дыхание и сердцебиение, озноб. Это происходит потому, что сосуды микроциркуляторного русла кожи и конечностей резко спазмируются на фоне высокой температуры. В таком случае необходимо сразу дать жаропонижающее средство — парацетамол в дозировке 10-15 мг на каждый кг веса. Иногда приходится вводить раствор для инъекций внутримышечно, если ребенок не в состоянии проглотить таблетку. Кроме того, обязательно нужно ввести спазмолитики — препараты, расширяющие сосуды. Чаще всего с этой целью используется дротаверин (но-шпа), при этом для детей в возрасте до 6 лет разовая доза составляет 1 мг на каждый кг веса.
Введение лекарств нужно сочетать с энергичным растиранием кожи ребенка. Это обеспечит прилив крови за счет расширения сосудов из-за механического раздражения. После того, как кожа приобрела нормальный розовый цвет, необходимо прибегать к физическим методам охлаждения: раскрыть ребенка и обтереть его. Для обтирания не рекомендуется использовать уксус или спирт, как это делали раньше, потому что они могут всосаться через кожу и вызвать воспаление у ребенка.
При злокачественной лихорадке может происходить свертывание крови внутри сосудов, сильная потеря жидкости, накопление продуктов распада, нарушение обменных процессов и работы всех органов. Помните, что злокачественная лихорадка требует немедленного вызова скорой помощи, ведь такое состояние угрожает жизни ребенка. Только врач может установить, насколько серьезный урон здоровью нанесла злокачественная лихорадка и назначить ряд лекарств, чтобы восстановить нормальную работу организма.
— Вернуться в оглавление раздела «Профилактика заболеваний»
